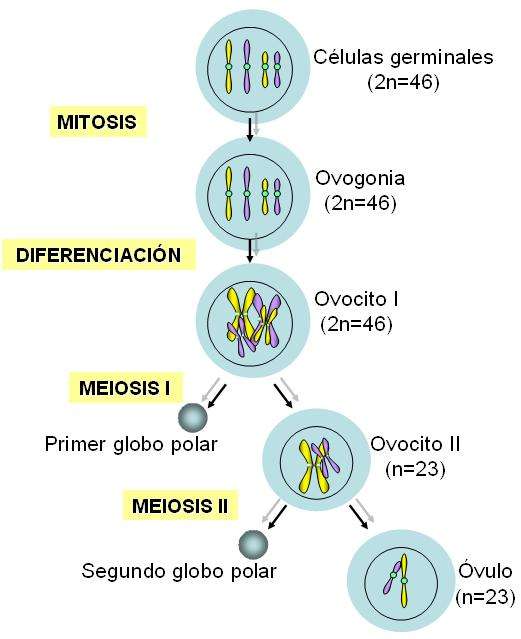
La ovogénesis es la formación de los gametos femeninos u ovocitos en los ovarios o
gónadas femeninas. Los ovocitos son células sexuales especializadas producidas por los ovarios, que transmiten la información genética entre generaciones. A diferencia de la espermatogénesis que se inicia en la pubertad en los varones, la ovogénesis se inicia mucho antes del nacimiento en las mujeres.
El ovario fetal contiene muchas células germinales que se dividen por mitosis y se convierten en otro tipo de células mayores, las ovogonias, que también se dividen por mitosis y finalmente, dan lugar a los ovocitos primarios. Tanto las ovogonias como los ovocitos primarios tienen 46 cromosomas. La división de las ovogonias termina antes del nacimiento, de modo que si son destruídas en esta fase no pueden ser renovadas.

Los ovocitos primarios permanecen en un estado de desarrollo estacionario desde su formación antes del nacimiento, hasta inmediatamente antes de la pubertad y están rodeados por una sencilla capa de células. En conjunto, el ovocito primario y la capa de células que lo acompañan constituyen el folículo primordial. En la especie humana cada ovario contiene en el momento del nacimiento entre 200.000 y 2 millones de ovocitos primarios, contenidos en folículos primordiales.
Al llegar a la pubertad hay alrededor de 40.000 y solamente unos 400 podrán madurar a lo largo de la vida fértil de la mujer, mientras que el resto de ovocitos primarios degenerará. En cada ciclo sexual, las hormonas gonadotropinas, secretadas por el lóbulo anterior de la hipófisis, estimulan a varios folículos primordiales a continuar su desarrollo, aunque solo uno suele alcanzar el grado de maduración necesario para ser ovulado. Los folículos primordiales maduran a folículos primarios que, a su vez, dan lugar a los folículos secundarios.

Por último, el desarrollo del folículo secundario da lugar al folículo maduro o De Graaf en el interior del cual el ovocito primario se convierte en ovocito secundario que es el que será expulsado durante la ovulación a lo largo de la vida reproductora de la mujer, de un modo cíclico e intermitente. Aunque la célula germinal femenina es conocida popularmente como óvulo después de la ovulación, estrictamente hablando es un ovocito secundario y contiene 23 cromosomas, es decir, la mitad de la dotación genética de una célula humana. El ovocito secundario solo se convertirá en óvulo maduro en el momento de la fecundación, cuando se produzca la penetración del espermatozoide dentro del ovocito.
A continuación y como consecuencia, se formará una nueva célula, el zigoto o huevo que tendrá 46 cromosomas, 23 procedentes del óvulo maduro y 23 procedentes del espermatozoide.

CICLO OVÁRICO
Los ovarios tienen la doble función de producir gametos (ovocitos) y de secretar hormonas sexuales femeninas. El ovario produce 2 tipos principales de hormonas esteroides, los estrógenos y la progesterona. En el plasma del ser humano se han aislado seis estrógenos diferentes, pero solamente tres se encuentran en cantidades importantes: el 17-beta estradiol, la estrona y el estriol. En la mujer que no está embarazada, el estrógeno más abundante es el 17-beta estradiol.
1ª fase) fase folicular: del día 1 al día 14 del ciclo. Durante el desarrollo folicular, el folículo secundario aumenta de tamaño y llega a ser el folículo De Graaf o folículo maduro listo para descargar el óvulo (el ovocito secundario). Durante esta primera fase del ciclo ovárico, el folículo en desarrollo sintetiza y secreta el estrógeno 17-beta estradiol, y los niveles plasmáticos de esta hormona aumentan progresivamente hasta alcanzar un valor máximo 2 días antes de la ovulación, aproximadamente. El 17-beta estradiol es el responsable del desarrollo del endometrio en la fase proliferativa del ciclo uterino.
2ª fase) ovulación: el folículo descarga el óvulo (ovocito secundario), es lo que se llama ovulación. Todo el proceso hasta aquí, dura unos 14-16 días contados a partir del 1º día de la menstruación. El ovocito se libera y es atraído por las prolongaciones o fimbrias de la trompa de Falopio para ser introducido en el interior de la trompa y ser transportado hacia el útero. Los niveles altos de estrógenos hacen que las células de la adenohipófisis se vuelvan más sensibles a la acción de la hormona liberadora de gonadotropinas (GnRH) secretada por el hipotálamo en forma de pulsos (cada 90 minutos, aproximadamente). Cerca del día 14 del ciclo, las células de la adenohipófisis responden a los pulsos de la GnRH y liberan las hormonas folículoestimulante (FSH) y luteinizante (LH). La LH causa la ruptura del folículo maduro y la expulsión del ovocito secundario y del líquido folicular, es decir, la ovulación. Como la ovulación se produce unas 9 horas después del pico plasmático de LH, si se detecta la elevación de LH en plasma, por un análisis de laboratorio, se puede predecir la ovulación con un día de antelación. Después de la ovulación la temperatura corporal aumenta de medio grado a un grado centígrado y se mantiene así hasta el final del ciclo, lo que se debe a la progesterona que es secretada por el cuerpo lúteo (ver la fase luteínica).
3ª fase) fase luteínica: del día 15 al día 28 del ciclo. Después de la ovulación, las células restantes del folículo forman una estructura que se llama cuerpo lúteo o cuerpo amarillo bajo la influencia de la LH. El cuerpo lúteo entonces sintetiza y secreta dos hormonas: el estrógeno 17-beta estradiol y la progesterona que inducen la fase secretora del ciclo uterino, es decir, preparan el endometrio para la implantación del óvulo fecundado. En caso de embarazo, el endometrio requiere el soporte hormonal del 17-beta estradiol y de la progesterona para permanecer en la fase secretora, de modo que el cuerpo lúteo se transforma en cuerpo lúteo gestacional y persiste hasta el tercer mes de embarazo conservando su función secretora de hormonas. Si no hay fecundación, el cuerpo lúteo degenera hacia el final del ciclo uterino y se atrofia, quedando una cicatriz, y deja de secretar estrógenos y progesterona, con lo que bajan mucho los niveles de estas hormonas en sangre y, como consecuencia, las capas superficiales del endometrio del útero se desprenden y son expulsadas al exterior por la vagina, es la menstruación.

CICLO UTERINO O MESNTRUAL
Durante el ciclo uterino las capas superficiales del endometrio experimentan cambios estructurales periódicos que pueden dividirse también en 3 fases:

1ª fase) fase menstrual: del día 1 al día 4 del ciclo. Durante esta fase se expulsan al exterior por la vagina, las capas superficiales del endometrio del útero, es lo que se llama menstruación, provocada por la disminución de los niveles plasmáticos de estrógenos y progesterona debido a la atrofia del cuerpo lúteo en el ovario, que entonces deja de secretar estas hormonas. El flujo menstrual está compuesto por unos 50-150 ml de sangre, líquido intersticial, moco y células epiteliales desprendidas del endometrio, y pasa de la cavidad uterina al exterior a través de la vagina.
2ª fase) fase proliferativa: del día 5 al día 14 del ciclo. Coincide con la fase folicular del ciclo ovárico. Se caracteriza porque las células endometriales se multiplican y reparan la destrucción que tuvo lugar en la menstruación anterior. La hormona responsable de esta fase es el estrógeno 17-beta estradiol, secretado por las células del folículo ovárico en desarrollo.
3ª fase) fase secretora: del día 15 al día 28 del ciclo. Coincide con la fase luteínica del ciclo ovárico. Las glándulas del endometrio se hacen más complejas en su estructura y comienzan a secretar un líquido espeso rico en azúcares, aminoácidos y glicoproteínas. En esta fase el endometrio se prepara para la implantación del óvulo fecundado. Las hormonas responsables de esta fase son la progesterona y el estrógeno 17-beta estradiol secretadas por el cuerpo lúteo en el ovario.


HORMONAS EN EL CICLO SEXUAL FEMENINO: ACCIONES

Los efectos de los estrógenos son:
• Modulan la descarga de GnRH por el hipotálamo y varían la sensibilidad de la
células de la adenohipófisis a dicha hormona hipotalámica
• Desarrollan los órganos genitales femeninos
• Son los responsables de la morfología femenina
• Desarrollan las glándulas mamarias
• Reducen los niveles de colesterol en plasma, lo que explica los menores riesgos de
infarto de miocardio en la mujer premenopáusica con respecto al hombre de la
misma edad y a la mujer menopáusica
• Reducen la fragilidad capilar
• Tienen efectos estimulantes sobre el estado de ánimo
• Tienen efectos protectores sobre el tejido óseo
• Producen retención de agua y sodio por el organismo

Los efectos de la progesterona son:
• Estimula el crecimiento de las glándulas mamarias
• Estimula las secreciones del endometrio
• Tiene efecto calmante sobre el estado de ánimo
• Sube la temperatura corporal
• Facilita el metabolismo de los estrógenos
Los estrógenos y la progesterona se metabolizan en el hígado y los productos resultantes de su degradación son expulsados por la orina.
REFERENCIAS
- Agur MR, Dalley F. Grant.(2007). Atlas de Anatomía. 11ª ed. Madrid: Editorial Médica Panaméricana.
- Berne RM y Levy MN.(2001). Fisiología. 3ª ed. Madrid: Harcourt. Mosby
- Drake RL, Vogl W, Mitchell AWM.(2005). GRAY Anatomia para estudiantes. Madrid: Elsevier.
- Guyton AC.(2006). Tratado de Fisiología Médica. 11ª ed. Madrid: Elsevier España.


MUY BUEN TRABAJO CHICOS
Me gustaMe gusta